Cứu sống bệnh nhân vỡ gan không cần phẫu thuật
Bệnh nhân nữ N.N.G (sinh năm 1978, địa chỉ ở Phụng Hiệp, Hậu Giang) trên đường ra đồng bằng thuyền máy đã va chạm với phương tiện giao thông đường thủy khác. Bệnh nhân G bị chấn thương nặng, văng xuống sông và được người dân đưa đến bệnh viện địa phương cấp cứu. Sau đó, bệnh nhân được chuyển khẩn cấp đến Bệnh viện Đa khoa Trung ương Cần Thơ lúc 16h15 ngày 22/5 với tình trạng nguy kịch: Da xanh, niêm nhợt, huyết áp thấp, mạch nhanh nhẹ, đau nhiều vùng bụng, thắt lưng, ngực trái, ngực phải… Bệnh nhân được hồi sức tích cực truyền máu, bù dịch, giảm đau...
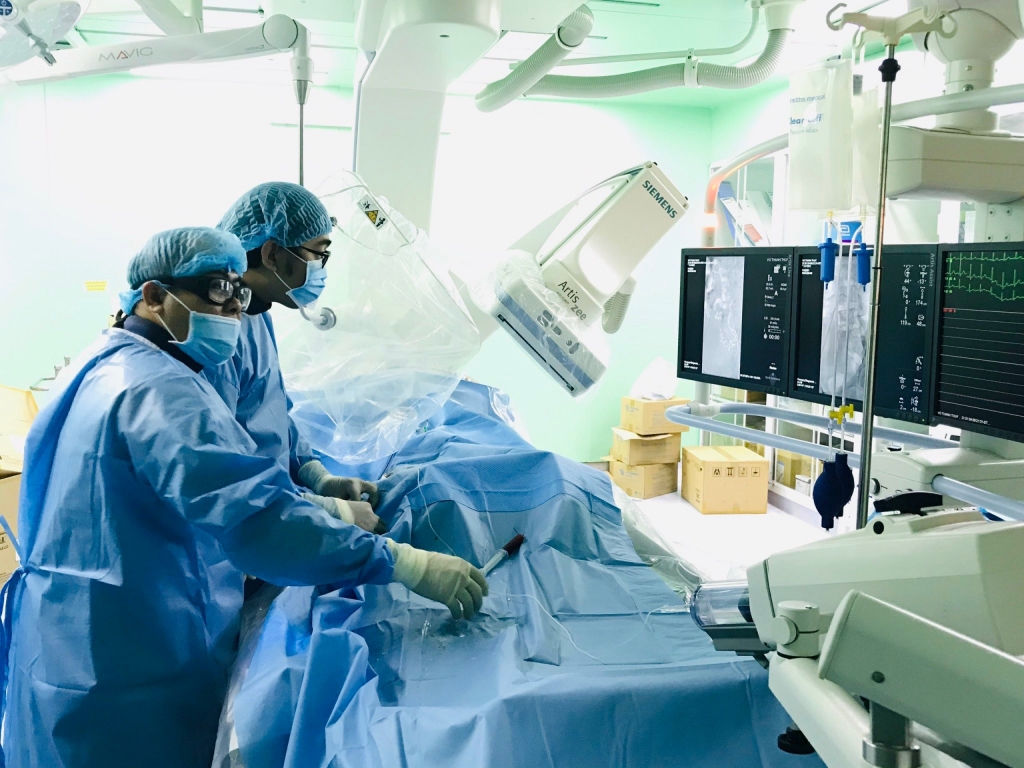 |
| Ê-kip bác sĩ của Bệnh viện Đa khoa Trung ương Cần Thơ tiến hành can thiệp cấp cứu cho bệnh nhân |
Dựa vào thăm khám, xét nghiệm và kết quả CT-Scan bụng có cản quang phát hiện chấn thương gan phải độ IV-V (phân loại theo Hiệp hội Phẫu thuật chấn thương Hoa Kỳ (AAST) năm 1994). Bệnh nhân được chẩn đoán đa chấn thương nặng, sốc mất máu, vỡ gan phức tạp, tràn máu ổ bụng lượng nhiều, gẫy nhiều xương sườn (xương sườn 5 đến 10), dập phổi. Bệnh nhân có chỉ định can thiệp chụp và nút mạch cấp cứu cầm máu gan bị vỡ.
BS.CKI Trần Công Khánh, Phó Trưởng khoa Chẩn đoán hình ảnh đã tiến hành chụp xác định vị trí thoát mạch (bệnh nhân chỉ phải gây tê) và bơm tắc bằng keo, thủ thuật diễn ra trong 30 phút. Sau khi can thiệp sinh tồn và toàn trạng bệnh nhân cải thiện tốt dần.
Quá trình cấp cứu và can thiệp đã truyền tổng cộng 12 đơn vị máu và chế phẩm máu và được Bệnh viện Huyết học truyền máu thành phố Cần Thơ cung cấp nhanh chóng đảm bảo việc bồi hoàn nhanh khối lượng thể tích tuần hoàn.
Tình trạng hiện tại sức khỏe bệnh nhân đã tiến triển tốt, mạch, huyết áp ổn định, tình trạng chảy máu không còn, bụng mềm, ăn uống được, các xét nghiệm gần trở về bình thường.
Theo BSCK2 Phạm Thanh Phong - Phó Giám đốc Bệnh viện Đa khoa Trung ương Cần Thơ: Gan là tạng đặc có thể tích lớn trong cơ thể, thường bị tổn thương nhất trong chấn thương bụng kín. Chảy máu tiến triển là một biến chứng thường gặp trong chấn thương gan và là nguyên nhân chính gây tử vong. Nếu gan bị vỡ rất dễ bị mất máu nhanh.
Với những tổn thương này, bệnh nhân sẽ gặp phải nguy cơ mất máu, kéo theo một loạt các biến chứng nghiêm trọng như rối loạn hoạt động các chức năng sống của cơ thể, rối loạn đông máu, suy đa phủ tạng và dẫn đến tử vong. Việc chỉ định mổ cấp cứu xử lý chấn thương nội tạng sẽ tiềm ẩn nhiều nguy cơ như chảy máu, nhiễm trùng vết mổ, thời gian phục hồi kéo dài…
Tuy nhiên, với can thiệp nút mạch cầm máu , bệnh nhân sẽ không phải trải qua những cuộc đại phẫu cắt gan nặng nề kéo dài hàng giờ, tiềm ẩn biến chứng trong và sau phẫu thuật nguy hiểm như sốc mất máu, nhiễm trùng vết mổ. Can thiệp thành công cũng giúp giảm lượng máu cần truyền, giảm tỉ lệ tử vong và giảm thời gian nằm viện của bệnh nhân.
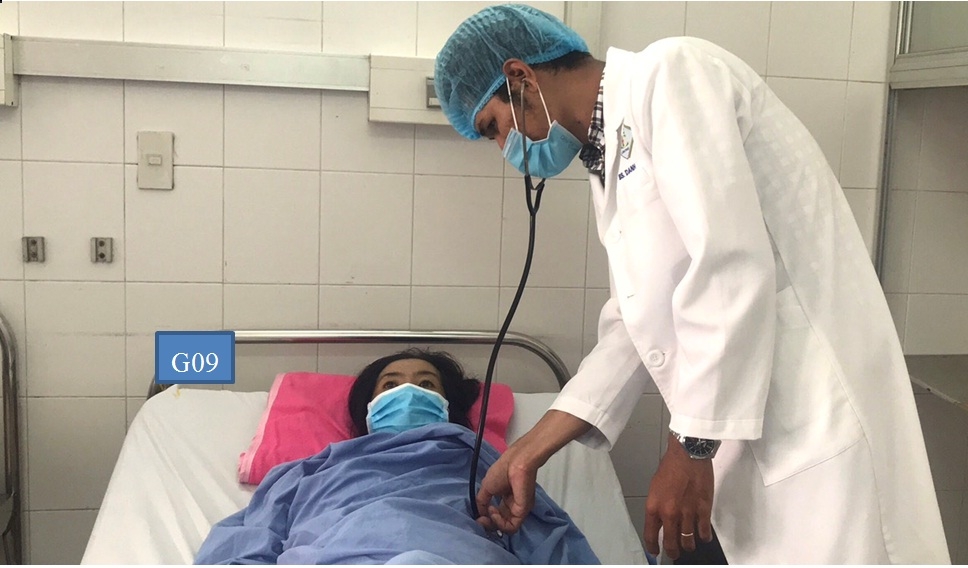 |
| Bệnh nhân nữ N.N.G đã ổn định sức khỏe sau can thiệp |
Bảo tồn tối đa cơ quan nội tạng bị tổn thương, giúp bệnh nhân tránh được cuộc đại phẫu với nhiều biến chứng nguy hiểm… là những ưu điểm nổi trội của phương pháp nút mạch cầm máu điều trị chấn thương nội tạng.
Thời gian thủ thuật ngắn, cầm máu được tức thì, hạn chế tối đa xâm lấn giúp tổn thương ở gan mau hồi phục để bệnh nhân nhanh chóng được xử lý những tổn thương khác.
Đây là kỹ thuật hiện đại, can thiệp xâm lấn tối thiểu, điều trị tối đa , có độ an toàn, hiệu quả cao, không gây mất máu và ít đau đớn.
Với hai hệ thống máy chụp mạch máu số hóa xóa nền (DSA), trong nhiều năm qua, Bệnh viện Đa khoa Trung ương Cần Thơ ngoài can thiệp cấp cứu chấn thương gan như trên còn triển khai hoạt động cấp cứu 24/7. Rất nhiều trường hợp bệnh nhân nguy kịch, sốc mất máu do “ho ra máu sét đánh” trên nền lao phổi, u gan vỡ, chảy máu mũi, chấn thương thận, chảy máu đường tiêu hóa… đã được bác sĩ bệnh viện “cứu thoát cửa tử” bằng phương pháp nút mạch cấp cứu.Tin liên quan
Cùng chuyên mục
Đọc thêm
 Sức khỏe
Sức khỏe
Tạo đột phá trong bảo vệ, chăm sóc, nâng cao sức khỏe Nhân dân
 Tin Y tế
Tin Y tế
Johnson & Johnson tăng cường hợp tác với các bệnh viện da liễu
 Tin Y tế
Tin Y tế
Ngành Y tế bảo đảm công tác cấp cứu, phòng dịch thông suốt
 Tin Y tế
Tin Y tế
Những phòng cấp cứu “sáng đèn” xuyên Tết
 Tin Y tế
Tin Y tế
Phát huy vai trò các bệnh viện tuyến cuối "giành giật sự sống, là hy vọng lớn nhất của người bệnh"
 Tin Y tế
Tin Y tế
Bồn sinh dưới nước ấm trong thai sản trọn gói Luxury PhenikaaMec: Khi khoa học hiện đại nâng niu trải nghiệm sinh nở của người mẹ
 Xã hội
Xã hội
Sun Group tài trợ gói thiết bị y tế trị giá 12 tỷ đồng cho Trung tâm y tế Tương Dương
 Sức khỏe
Sức khỏe
Chìa khóa lấy lại chất lượng sống cho người bệnh cơ xương khớp
 Tin Y tế
Tin Y tế
Vinmec phẫu thuật tạo hình hộp sọ thành công cho bệnh nhi 10 tháng tuổi mắc dị tật hiếm gặp
 Tin Y tế
Tin Y tế


















